Zapalenie płuc to poważna choroba układu oddechowego, która wymaga precyzyjnej diagnozy i odpowiednio dobranego leczenia. Ten artykuł ma za zadanie dostarczyć kompleksowych i wiarygodnych informacji na temat leków stosowanych w terapii zapalenia płuc, uwzględniając różnorodne opcje terapeutyczne zależne od jego przyczyny czy jest to infekcja bakteryjna, wirusowa, czy atypowa. Pamiętajmy jednak, że wszelkie decyzje dotyczące leczenia powinny być zawsze podejmowane w ścisłej konsultacji z lekarzem.
Skuteczne leczenie zapalenia płuc wymaga precyzyjnego doboru leków poznaj ich rodzaje.
- Leczenie zapalenia płuc jest ściśle uzależnione od jego przyczyny: bakteryjne wymaga antybiotyków, wirusowe leczenia objawowego (czasem przeciwwirusowych), a atypowe specyficznych antybiotyków.
- Najczęściej stosowane antybiotyki to amoksycylina, makrolidy (azytromycyna, klarytromycyna) oraz tetracykliny.
- Leki bez recepty skutecznie łagodzą objawy takie jak gorączka, ból oraz kaszel (suchy lub mokry), poprawiając komfort pacjenta.
- Inhalacje z solą fizjologiczną lub roztworami hipertonicznymi mogą wspomóc nawilżanie dróg oddechowych i ułatwić odkrztuszanie wydzieliny.
- Kluczowe dla powodzenia terapii jest ścisłe przestrzeganie zaleceń lekarza oraz dokończenie całej kuracji antybiotykowej.
- Samodzielne leczenie zapalenia płuc jest niebezpieczne i może prowadzić do poważnych powikłań zdrowotnych.
Zapalenie płuc to nie żarty: Dlaczego samodzielny dobór leków jest niebezpieczny?
Zapalenie płuc to choroba, której absolutnie nie wolno bagatelizować. Jest to poważna infekcja, która może prowadzić do groźnych powikłań, a nawet zagrożenia życia, szczególnie u osób starszych, dzieci oraz pacjentów z obniżoną odpornością. Jako Klaudia Szutarska, zawsze podkreślam, że samodzielna diagnoza i dobór leków są niezwykle niebezpieczne. Objawy zapalenia płuc, takie jak kaszel, gorączka czy duszności, mogą przypominać inne infekcje, jednak tylko lekarz jest w stanie prawidłowo ocenić stan pacjenta, zidentyfikować przyczynę choroby i wdrożyć skuteczną terapię. Różne typy zapalenia płuc wymagają zupełnie innych leków, a niewłaściwe leczenie może nie tylko opóźnić powrót do zdrowia, ale także prowadzić do rozwoju lekooporności bakterii czy poważnych uszkodzeń płuc. Zawsze konsultuj się z lekarzem!
Rola lekarza w diagnozie dlaczego osłuchanie i RTG klatki piersiowej są kluczowe?
Kluczową rolę w procesie diagnozowania zapalenia płuc odgrywa lekarz, który na podstawie badania fizykalnego, w tym osłuchiwania płuc, może wstępnie ocenić stan pacjenta. Często jednak samo osłuchanie nie wystarcza, aby postawić jednoznaczną diagnozę i określić rozległość infekcji. Właśnie dlatego w wielu przypadkach niezbędne jest wykonanie badań obrazowych, takich jak rentgen klatki piersiowej (RTG). To badanie pozwala na wizualizację zmian w płucach, co jest kluczowe do potwierdzenia zapalenia, oceny jego zaawansowania oraz różnicowania z innymi schorzeniami. Dopiero po zebraniu wszystkich tych informacji lekarz jest w stanie podjąć świadomą decyzję o wyborze najodpowiedniejszego leczenia.
Bakterie, wirusy, a może patogeny atypowe? Od przyczyny zależy całe leczenie
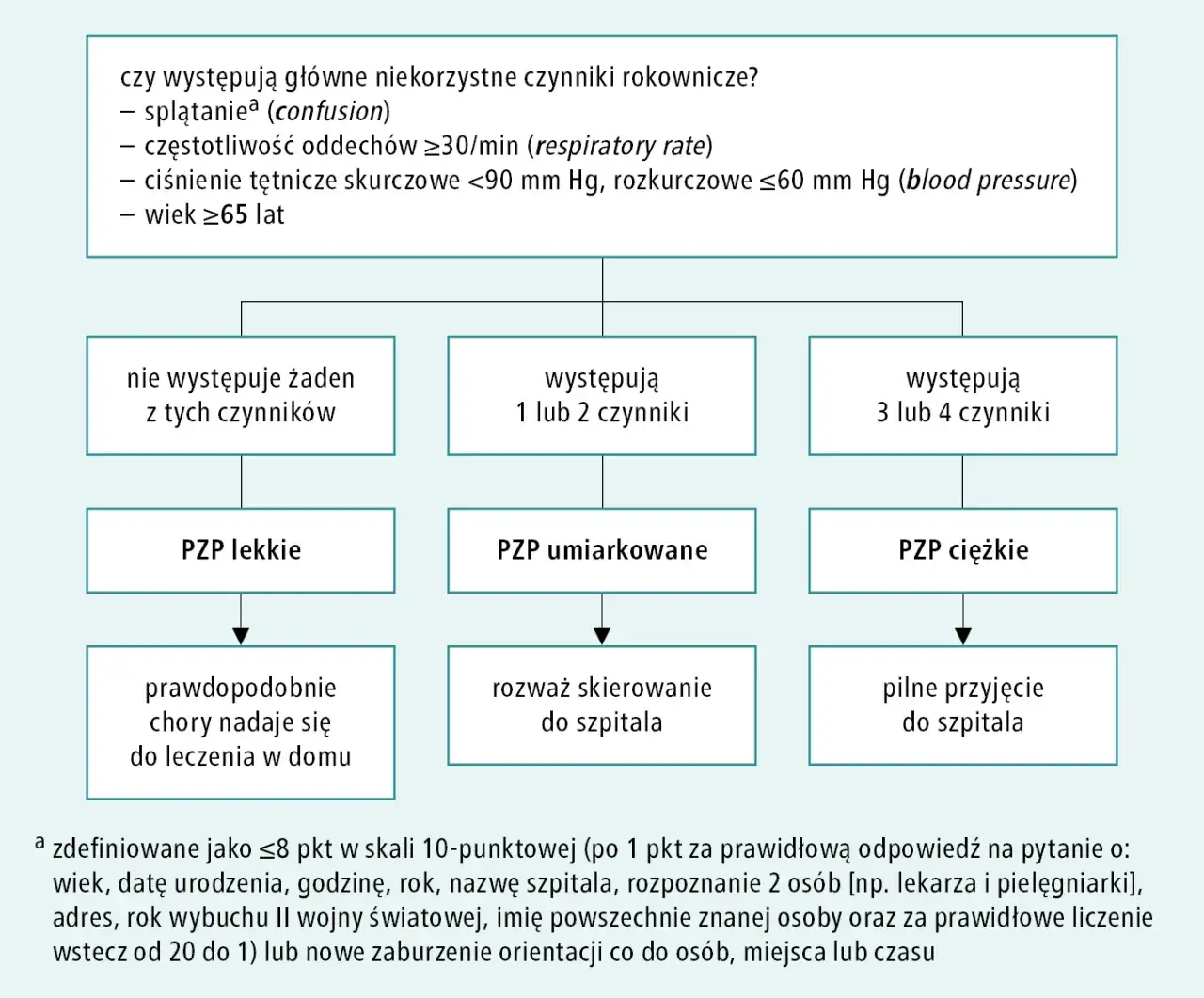
Jednym z najważniejszych aspektów, który decyduje o wyborze terapii w zapaleniu płuc, jest rodzaj patogenu odpowiedzialnego za infekcję. To, czy chorobę wywołały bakterie, wirusy, czy też tak zwane patogeny atypowe, ma fundamentalne znaczenie dla skuteczności leczenia. Nie ma jednego uniwersalnego leku na zapalenie płuc, dlatego tak ważne jest, aby lekarz precyzyjnie określił przyczynę. W zależności od etiologii, będziemy mieli do czynienia z trzema głównymi kategoriami zapalenia płuc, które wymagają zupełnie innego podejścia terapeutycznego.
Antybiotyki: podstawa leczenia bakteryjnego zapalenia płuc
Jeśli zapalenie płuc jest wywołane przez bakterie, to antybiotyki stanowią kamień węgielny terapii. Są to leki, które działają poprzez zabijanie bakterii lub hamowanie ich wzrostu, co pozwala organizmowi na walkę z infekcją. Należy jednak pamiętać, że antybiotyki są skuteczne wyłącznie przeciwko bakteriom i nie działają na wirusy. Ich niewłaściwe stosowanie w przypadku infekcji wirusowych jest nie tylko nieskuteczne, ale może prowadzić do rozwoju oporności bakterii na leki, co jest poważnym problemem zdrowotnym.
Amoksycylina: Lek pierwszego wyboru w większości przypadków
W przypadku pozaszpitalnego zapalenia płuc o lekkim przebiegu, wywołanego przez bakterie, lekarze często sięgają po amoksycylinę. Jest to antybiotyk z grupy penicylin, który wykazuje szerokie spektrum działania przeciwko wielu typowym bakteriom odpowiedzialnym za infekcje dróg oddechowych. Niekiedy, aby zwiększyć jej skuteczność i poszerzyć zakres działania przeciwko bakteriom produkującym enzymy unieczynniające antybiotyk, amoksycylina podawana jest w połączeniu z kwasem klawulanowym. To połączenie jest bardzo często stosowane i zazwyczaj przynosi szybką poprawę stanu pacjenta.
Makrolidy (azytromycyna, klarytromycyna) kiedy lekarz sięga po tę grupę leków?
Makrolidy, takie jak azytromycyna czy klarytromycyna, są kolejną ważną grupą antybiotyków stosowanych w leczeniu zapalenia płuc. Lekarz może zdecydować się na ich przepisanie w kilku sytuacjach. Przede wszystkim są to leki z wyboru dla pacjentów, którzy są uczuleni na penicyliny i nie mogą przyjmować amoksycyliny. Ponadto, makrolidy są skuteczne przeciwko niektórym patogenom atypowym, które często odpowiadają za zapalenie płuc. Mogą być również włączone do terapii, jeśli początkowe leczenie amoksycyliną nie przynosi oczekiwanej poprawy w ciągu 48-72 godzin, co może sugerować obecność innego rodzaju bakterii.
Co, jeśli leczenie nie działa? Opcje terapeutyczne drugiej linii
Zdarza się, że pomimo zastosowania antybiotyków pierwszego rzutu, stan pacjenta nie ulega poprawie lub nawet się pogarsza. W takiej sytuacji lekarz musi rozważyć inne opcje terapeutyczne. Wśród leków drugiego rzutu często wymienia się fluorochinolony oddechowe, takie jak lewofloksacyna czy moksyfloksacyna. Są to antybiotyki o szerokim spektrum działania, które są skuteczne przeciwko wielu bakteriom, w tym tym, które mogą być oporne na leki pierwszego wyboru. Ich zastosowanie jest jednak ściśle kontrolowane i zazwyczaj zarezerwowane dla przypadków, gdy standardowa terapia zawodzi lub gdy istnieje podejrzenie infekcji patogenem o specyficznej oporności.
Leczenie w szpitalu: Kiedy konieczne jest podawanie leków dożylnie?
Niektóre przypadki zapalenia płuc są na tyle ciężkie, że wymagają hospitalizacji. Dzieje się tak, gdy pacjent ma bardzo nasilone objawy, takie jak wysoka gorączka, duszność, niskie ciśnienie krwi, zaburzenia świadomości, lub gdy występują inne czynniki ryzyka poważnych powikłań. W warunkach szpitalnych często konieczne jest podawanie antybiotyków drogą dożylną, co zapewnia szybsze osiągnięcie wysokiego stężenia leku w organizmie i bardziej intensywne działanie. Nierzadko stosuje się wówczas terapię skojarzoną, czyli podawanie dwóch różnych antybiotyków jednocześnie, na przykład cefalosporyn III generacji (jak ceftriakson) w połączeniu z makrolidem. Takie podejście zwiększa szanse na skuteczną walkę z infekcją, zwłaszcza gdy nie jest jeszcze znany dokładny patogen.
Gdy winowajcą jest wirus: Jak wygląda leczenie wirusowego zapalenia płuc?
Wirusowe zapalenie płuc, choć często ma łagodniejszy przebieg niż bakteryjne, wymaga zupełnie innego podejścia terapeutycznego. To kluczowa informacja, którą zawsze staram się przekazać moim pacjentom. W przeciwieństwie do infekcji bakteryjnych, gdzie dominują antybiotyki, w przypadku wirusów skupiamy się głównie na wspieraniu organizmu w walce z patogenem i łagodzeniu objawów.
Dlaczego antybiotyki nie działają na wirusy i kiedy ich podanie jest błędem?
Jednym z najczęstszych błędów, z jakimi się spotykam, jest oczekiwanie, że antybiotyki pomogą na każdą infekcję. Muszę to jasno powiedzieć: antybiotyki są całkowicie nieskuteczne wobec wirusów. Ich mechanizm działania polega na niszczeniu struktur komórkowych bakterii lub hamowaniu ich procesów metabolicznych, które nie występują u wirusów. Podanie antybiotyku w przypadku wirusowego zapalenia płuc nie tylko nie przyniesie żadnej poprawy, ale może być wręcz szkodliwe. Prowadzi do niepotrzebnych skutków ubocznych, takich jak zaburzenia żołądkowo-jelitowe, reakcje alergiczne, a co najważniejsze przyczynia się do rozwoju antybiotykooporności. Antybiotyki powinny być rozważane tylko wtedy, gdy istnieje podejrzenie wtórnego nadkażenia bakteryjnego, co ocenia wyłącznie lekarz.
Leczenie objawowe: Klucz do przetrwania infekcji wirusowej
Wirusowe zapalenie płuc, podobnie jak wiele innych infekcji wirusowych, leczy się głównie objawowo. Celem jest złagodzenie dolegliwości i wsparcie organizmu w samodzielnej walce z wirusem. Oto kluczowe elementy leczenia objawowego, które zawsze zalecam:
- Leki przeciwgorączkowe i przeciwbólowe (np. paracetamol, ibuprofen). Pomagają obniżyć wysoką temperaturę ciała i złagodzić bóle mięśniowe czy głowy, które często towarzyszą infekcjom wirusowym.
- Nawadnianie organizmu. Picie dużej ilości płynów jest niezwykle ważne. Pomaga to rozrzedzić wydzielinę w drogach oddechowych, ułatwia jej odkrztuszanie, a także zapobiega odwodnieniu, które może pogorszyć stan pacjenta.
- Odpowiedni odpoczynek. Organizm potrzebuje energii do walki z infekcją. Wystarczający odpoczynek, unikanie wysiłku fizycznego i stresu, pozwala układowi odpornościowemu skupić się na eliminacji wirusa.
Leki przeciwwirusowe: Czy są skuteczne i kiedy się je stosuje?
Chociaż większość wirusowych zapaleń płuc leczy się objawowo, w niektórych specyficznych przypadkach istnieją leki przeciwwirusowe, które mogą być skuteczne. Przykładem jest zapalenie płuc w przebiegu grypy, gdzie leki takie jak oseltamiwir mogą skrócić czas trwania choroby i zmniejszyć ryzyko powikłań, zwłaszcza jeśli zostaną podane na wczesnym etapie infekcji. Podobnie, w przypadku ciężkiego przebiegu COVID-19, w warunkach szpitalnych stosuje się specjalistyczne leki przeciwwirusowe, takie jak remdesiwir. Kluczowe jest jednak to, że skuteczność tych leków jest największa, gdy są podane bardzo wcześnie, często w ciągu pierwszych 24-48 godzin od wystąpienia objawów. Decyzję o ich zastosowaniu zawsze podejmuje lekarz.
Atypowe zapalenie płuc: jakich leków potrzebuje podstępny przeciwnik?
Atypowe zapalenie płuc to kategoria, która często zaskakuje pacjentów i lekarzy, ponieważ jego objawy mogą być mniej typowe i bardziej podstępne niż w klasycznym zapaleniu bakteryjnym. Może objawiać się suchym kaszlem, bólem głowy, zmęczeniem, a gorączka nie zawsze jest bardzo wysoka. To właśnie ta "atypowość" sprawia, że diagnoza może być trudniejsza, a co za tym idzie dobór odpowiedniego leczenia jest niezwykle ważny.
Czym jest atypowe zapalenie płuc i dlaczego wymaga innego podejścia?
Atypowe zapalenie płuc jest wywoływane przez specyficzne bakterie, które różnią się od tych typowych, wrażliwych na standardowe antybiotyki. Do najczęstszych patogenów odpowiedzialnych za ten rodzaj infekcji należą Mycoplasma pneumoniae, Chlamydophila pneumoniae oraz Legionella pneumophila. Te mikroorganizmy mają unikalną budowę, na przykład brakuje im ściany komórkowej (jak w przypadku mykoplazm), co sprawia, że standardowe penicyliny, takie jak amoksycylina, są wobec nich nieskuteczne. Wymagają one zupełnie innej klasy antybiotyków, które są w stanie przeniknąć do wnętrza komórek gospodarza, gdzie często bytują te patogeny.
Antybiotyki skuteczne w walce z mykoplazmą i chlamydią
W leczeniu zakażeń wywołanych przez Mycoplasma pneumoniae i Chlamydophila pneumoniae, które są częstymi przyczynami atypowego zapalenia płuc, lekarze najczęściej sięgają po konkretne grupy antybiotyków. Moje doświadczenie pokazuje, że są to:
- Makrolidy: Takie jak azytromycyna i klarytromycyna. Są one bardzo skuteczne przeciwko tym patogenom i często stanowią leki pierwszego wyboru.
- Tetracykliny: Na przykład doksycyklina. To kolejna grupa antybiotyków, która wykazuje wysoką aktywność przeciwko mykoplazmom i chlamydiom. Należy jednak pamiętać, że tetracykliny nie są zalecane dla dzieci poniżej 8. roku życia ze względu na ryzyko przebarwień zębów.
Legionelloza: Szczególny przypadek wymagający celowanej terapii
Legionelloza, wywoływana przez bakterię Legionella pneumophila, to szczególna i często cięższa forma atypowego zapalenia płuc. Jest to infekcja, która może przebiegać z bardzo nasilonymi objawami, w tym wysoką gorączką, kaszlem, a nawet zaburzeniami neurologicznymi. Ze względu na jej potencjalnie poważny przebieg, legionelloza wymaga szybkiej i celowanej terapii. Zgodnie ze standardowymi wytycznymi medycznymi, w leczeniu legionellozy najczęściej stosuje się wysokie dawki makrolidów (np. azytromycyny) lub fluorochinolony oddechowe (np. lewofloksacyna, moksyfloksacyna). Wczesne rozpoznanie i odpowiednie leczenie są kluczowe dla poprawy rokowania pacjenta.
Wsparcie na pierwszej linii frontu: Leki bez recepty łagodzące objawy
Podczas gdy leki na receptę, takie jak antybiotyki czy leki przeciwwirusowe, zwalczają przyczynę zapalenia płuc, leki dostępne bez recepty (OTC) odgrywają niezwykle ważną rolę w łagodzeniu uciążliwych objawów. Pamiętajmy, że nie leczą one samej choroby, ale znacząco poprawiają komfort pacjenta, co jest kluczowe dla jego samopoczucia i szybszego powrotu do zdrowia. Właściwe stosowanie tych preparatów, zawsze z uwzględnieniem zaleceń lekarza, może przynieść ulgę w gorączce, bólu czy kaszlu.
Jak skutecznie zbić gorączkę i złagodzić ból? Porównanie paracetamolu i ibuprofenu
Gorączka i ból to jedne z najbardziej dokuczliwych objawów zapalenia płuc. Na szczęście, mamy do dyspozycji skuteczne leki bez recepty, które pomogą je złagodzić. Oto porównanie najczęściej stosowanych:
| Lek | Zastosowanie i uwagi |
|---|---|
| Paracetamol | Skutecznie obniża gorączkę i łagodzi ból. Działa głównie w ośrodkowym układzie nerwowym. Jest bezpieczny dla większości pacjentów, w tym dla osób z problemami żołądkowymi, jednak należy ściśle przestrzegać dawek, aby uniknąć uszkodzenia wątroby. |
| Ibuprofen | Należy do niesteroidowych leków przeciwzapalnych (NLPZ). Poza działaniem przeciwgorączkowym i przeciwbólowym, wykazuje również działanie przeciwzapalne. Może być bardziej skuteczny w przypadku bólu o podłożu zapalnym. Należy stosować ostrożnie u osób z chorobami żołądka, nerek czy serca. Zawsze przestrzegaj zalecanych dawek. |
Kaszel mokry czy suchy? Jak dobrać odpowiedni syrop, by sobie pomóc, a nie zaszkodzić
Kaszel to jeden z najbardziej męczących objawów zapalenia płuc, a jego rodzaj (suchy lub mokry) decyduje o wyborze odpowiedniego leku. Niewłaściwy dobór syropu może pogorszyć stan, dlatego zawsze zwracam na to uwagę.
Dla kaszlu mokrego (produktywnego), kiedy odkrztuszamy wydzielinę:
- Leki mukolityczne/wykrztuśne: Zawierające substancje takie jak ambroksol, acetylocysteina, bromheksyna. Ich zadaniem jest rozrzedzenie gęstej wydzieliny zalegającej w drogach oddechowych i ułatwienie jej odkrztuszania. Pamiętaj, aby nie stosować ich przed snem, aby nie prowokować kaszlu w nocy.
Dla kaszlu suchego (nieproduktywnego), kiedy nie odkrztuszamy wydzieliny:
- Leki przeciwkaszlowe: Zawierające substancje takie jak lewodropropizyna czy butamirat. Ich celem jest hamowanie odruchu kaszlowego, co przynosi ulgę i pozwala na spokojniejszy sen. Są szczególnie przydatne, gdy kaszel jest męczący i nieefektywny.
Leki mukolityczne (wykrztuśne): Twój sojusznik w walce z zalegającą wydzieliną
Leki mukolityczne, zwane również wykrztuśnymi, są prawdziwym sojusznikiem w walce z kaszlem mokrym, który często towarzyszy zapaleniu płuc. Ich mechanizm działania polega na rozrzedzaniu gęstej i lepkiej wydzieliny zalegającej w oskrzelach. Dzięki temu staje się ona mniej lepka i łatwiejsza do usunięcia podczas kaszlu. Substancje takie jak ambroksol, acetylocysteina czy bromheksyna pomagają oczyścić drogi oddechowe, co nie tylko przynosi ulgę, ale także zapobiega zastojowi wydzieliny, który mógłby sprzyjać rozwojowi wtórnych infekcji. Pamiętajmy, aby podczas ich stosowania pić dużo wody, co dodatkowo wspomaga proces rozrzedzania śluzu.
Inhalacje i nebulizacje: Czy mogą przyspieszyć powrót do zdrowia?
Inhalacje i nebulizacje to cenne terapie wspomagające, które mogą znacząco przyczynić się do szybszego powrotu do zdrowia w przypadku zapalenia płuc. Ich główną zaletą jest to, że leki lub substancje nawilżające są dostarczane bezpośrednio do dróg oddechowych, co pozwala na miejscowe działanie i minimalizuje ogólnoustrojowe skutki uboczne. W mojej praktyce często zalecam je jako uzupełnienie farmakoterapii, zwłaszcza gdy pacjent zmaga się z uporczywym kaszlem lub trudnościami w odkrztuszaniu.
Sól fizjologiczna bezpieczny sposób na nawilżenie dróg oddechowych
Jednym z najprostszych, a zarazem bardzo skutecznych sposobów na wsparcie dróg oddechowych jest nebulizacja 0,9% roztworem soli fizjologicznej. Jest to roztwór izotoniczny, co oznacza, że ma takie samo stężenie soli jak płyny ustrojowe, dzięki czemu jest całkowicie bezpieczny i dobrze tolerowany. Główną korzyścią płynącą z jego stosowania jest intensywne nawilżanie błon śluzowych dróg oddechowych. Pomaga to złagodzić suchy kaszel, zmniejszyć podrażnienie gardła i oskrzeli, a także sprawia, że zalegająca wydzielina staje się mniej lepka i łatwiejsza do odkrztuszenia. To doskonała metoda na poprawę komfortu oddychania.
Roztwory hipertoniczne kiedy warto po nie sięgnąć?
W przypadku, gdy pacjent zmaga się z bardzo gęstą, trudną do odkrztuszenia wydzieliną, lekarz może zalecić nebulizacje z hipertonicznych roztworów soli, na przykład 3% NaCl. Roztwory te mają wyższe stężenie soli niż płyny ustrojowe, co powoduje, że na zasadzie osmozy "wyciągają" wodę z komórek błony śluzowej do światła oskrzeli. Dzięki temu skutecznie rozrzedzają zalegającą wydzielinę, ułatwiając jej usunięcie. Są szczególnie korzystne w kaszlu produktywnym, gdzie problemem jest właśnie lepkość śluzu. Stosowanie roztworów hipertonicznych zawsze powinno być skonsultowane z lekarzem, ponieważ u niektórych osób mogą wywołać podrażnienie lub skurcz oskrzeli.
Leki wziewne na receptę (sterydy, leki rozszerzające oskrzela) tylko pod kontrolą lekarza
Oprócz soli fizjologicznej, w nebulizacjach mogą być stosowane również leki dostępne wyłącznie na receptę. Należą do nich na przykład sterydy wziewne (takie jak budezonid), które mają silne działanie przeciwzapalne i mogą być pomocne w zmniejszaniu obrzęku i stanu zapalnego w drogach oddechowych. Inne to leki rozszerzające oskrzela (np. salbutamol), które ułatwiają oddychanie poprzez rozluźnienie mięśni gładkich oskrzeli. Chcę podkreślić, że stosowanie tych preparatów musi odbywać się ściśle pod kontrolą lekarza. Samodzielne włączanie ich do terapii jest niedopuszczalne, ponieważ wymagają one precyzyjnego dawkowania i oceny wskazań, a ich niewłaściwe użycie może prowadzić do poważnych skutków ubocznych. Zawsze konsultuj się z lekarzem w sprawie leków na receptę!
Kluczowe zasady terapii: O czym musisz pamiętać, przyjmując leki na zapalenie płuc?
Skuteczne leczenie zapalenia płuc to nie tylko przyjmowanie przepisanych leków, ale także świadome przestrzeganie pewnych zasad, które mają ogromny wpływ na powodzenie terapii i szybkość rekonwalescencji. Jako ekspertka w dziedzinie zdrowia, zawsze podkreślam, że pacjent jest aktywnym uczestnikiem procesu leczenia i jego zaangażowanie jest kluczowe. Poniżej przedstawiam najważniejsze wytyczne, o których musisz pamiętać.
Dlaczego antybiotyk trzeba przyjmować do końca, nawet po poprawie samopoczucia?
To jedna z najważniejszych zasad, której niestety wielu pacjentów nie przestrzega, a konsekwencje mogą być bardzo poważne. Antybiotyk trzeba przyjmować do końca, przez cały zalecony okres, nawet jeśli objawy ustąpią, a Ty poczujesz się znacznie lepiej. Dlaczego to takie ważne? Przedwczesne przerwanie leczenia antybiotykiem może prowadzić do niepełnej eliminacji bakterii z organizmu. Te, które przetrwają, mogą stać się silniejsze, a co gorsza rozwinąć oporność na dany antybiotyk. W efekcie, infekcja może nawrócić, a jej leczenie będzie znacznie trudniejsze i będzie wymagało silniejszych, często bardziej toksycznych leków. To prosta droga do rozwoju antybiotykooporności, która jest globalnym problemem zdrowotnym. Proszę, nie ryzykuj!
Nawadnianie i odpoczynek niedoceniane elementy skutecznego leczenia
W natłoku informacji o lekach, często zapominamy o podstawach, które są jednak niezwykle ważne w procesie zdrowienia. Zawsze przypominam moim pacjentom o dwóch, często niedocenianych, elementach:
- Znaczenie picia dużej ilości płynów. Odpowiednie nawodnienie organizmu jest kluczowe. Pomaga rozrzedzić gęstą wydzielinę w drogach oddechowych, ułatwiając jej odkrztuszanie. Dodatkowo, wspiera prawidłowe funkcjonowanie wszystkich narządów i pomaga organizmowi w walce z infekcją. Pij wodę, herbaty ziołowe, buliony unikaj napojów gazowanych i słodzonych.
- Rola odpoczynku i unikania wysiłku. Organizm potrzebuje energii do walki z chorobą i regeneracji. Wystarczający odpoczynek, unikanie nadmiernego wysiłku fizycznego i stresu, pozwala układowi odpornościowemu skupić się na eliminacji patogenu i odbudowie uszkodzonych tkanek. Nie wracaj zbyt szybko do pełnej aktywności, daj sobie czas na pełną rekonwalescencję.
Przeczytaj również: Skuteczne leczenie Helicobacter pylori: Jak brać leki i co dalej?
Kiedy należy spodziewać się poprawy i co robić, gdy jej nie ma?
Zazwyczaj, po rozpoczęciu odpowiedniego leczenia antybiotykami w przypadku bakteryjnego zapalenia płuc, poprawy klinicznej należy spodziewać się w ciągu 48-72 godzin. Oznacza to, że gorączka powinna zacząć spadać, kaszel może się zmniejszyć, a ogólne samopoczucie poprawić. Jeśli po tym czasie nie zauważasz żadnej poprawy, a objawy utrzymują się lub, co gorsza, nasilają się (np. pojawia się duszność, silny ból w klatce piersiowej, pogarsza się świadomość), niezwłocznie skontaktuj się z lekarzem. Może to oznaczać, że zastosowany antybiotyk jest nieskuteczny, doszło do powikłań, lub diagnoza wymaga weryfikacji. Pamiętaj, że szybka reakcja w takiej sytuacji jest kluczowa dla Twojego zdrowia.

